ТУБЕРКУЛЕЗ
ТУБЕРКУЛЕЗ – заболевание человека и животных, вызываемое туберкулезными микобактериями (Mycobacterium tuberculosis), которые передаются воздушно-капельным путем. Больной активной формой туберкулеза может передавать микобактерии окружающим во время кашля, разговора и пр. После инфицирования микобактерии могут либо быстро развиваться и приводить к активному заболеванию, либо длительно находиться в организме не проявляя активности в течение многих лет или всей жизни. В случае инфицирования микобактериями риск развития активного заболевания у здорового человека в течение всей его жизни составляет около 10%. Наиболее существенным фактором развития активного туберкулеза является ослабление иммунной системы человека, причиной которого могут быть внешние условия (недостаточное питание, плохие условия жизни, стрессы) или другие заболевания, например, ВИЧ-инфекция. При развитии активного туберкулеза у больного в основном поражаются легкие, однако, возможно вовлечение и иных органов. Внелегочный туберкулез, как правило, поражает лимфатическую систему, плевральную полость, оболочки мозга и позвоночник. Основными симптомами туберкулеза являются лихорадка (длительное повышение температуры), ночное потоотделение, потеря массы тела и общая слабость. Легочная форма заболевания обычно сопровождается кашлем и одышкой. Иногда может развиться кровохарканье или легочное кровотечение.
Исторический аспект.
Люди болели туберкулезом с незапамятных времен. На протяжении многих столетий он существует как хроническое, повсеместно распространенное эпидемическое заболевание. Его клиническая картина была хорошо известна врачам древности и превосходно описана еще в трудах Гиппократа. Современная эра в изучении туберкулеза началась с открытия в 1882 Робертом Кохом туберкулезных микобактерий и их роли в этом заболевании. Открытие в 1895 рентгеновских лучей стало другой важной вехой в изучении туберкулеза. С середины 19 в. в индустриально развитых странах вследствие подъема уровня жизни населения, улучшения питания и гигиенических условий заболеваемость туберкулезом начала снижаться, она прерывалась лишь после Первой и Второй мировых войн. Появление активных противотуберкулезных химиопрепаратов (стрептомицин, изониазид, рифампицин и др.) произвело революцию в лечении туберкулеза и с конца 1940-х привело к значительному снижению заболеваемости и смертности в мире. Однако в последнее десятилетие 20 в. был отмечен новый рост заболеваемости туберкулезом, который коснулся даже некоторых развитых индустриальных стран. Частично это общее ухудшение эпидемиологической ситуации было связано с ослаблением контроля и самоуспокоенностью медиков, частично – с процессами глобализации и активным передвижением по миру мигрантов, в том числе больных туберкулезом. В странах Африки и Азии ситуацию усугубило, в первую очередь, быстрое распространение эпидемии ВИЧ/СПИДа. В большинстве постсоветских стран эта новая эпидемия туберкулеза была предопределена комбинацией различных факторов: экономической нестабильностью после развала СССР, невозможностью властей постсоветских государств поддержать нормальный уровень социальной и медицинской инфраструктуры, резким ростом числа заключенных и переполненность пенитенциарных учреждений. Особую тревогу на постсоветском пространстве вызывает широкое распространение туберкулеза, вызванного микобактериями, которые устойчивы к стандартным лекарственным препаратам (так называемый, туберкулез с множественной лекарственной устойчивостью).
Профилактика.
В мире до сих пор не разработано вакцины, надежно предохраняющей от туберкулеза. Вакцина БЦЖ (французская аббревиатура от «Бацилла Кальметта – Герена»), созданная еще в 19 в., содержит живые, специальным образом ослабленные микобактерии и создает лишь частичную защиту от некоторых форм туберкулеза. Поэтому основной мерой общественной профилактики туберкулеза является быстрое выявление и эффективное лечение больных его активной формой, что прерывает эпидемиологическую цепь распространения инфекции. Большое значение для снижения индивидуального риска заболевания туберкулезом имеют адекватные гигиенические условия проживания и работы, правильное питание, соблюдение здорового образа жизни. Кроме того, в тех учреждениях, где потенциально имеются условия для быстрого распространения заболевания (больницы, тюрьмы и пр.) необходимо проводить мероприятия инфекционного контроля для предотвращения передачи инфекции, отделяя лиц с подозрением на туберкулез, принимая особые меры предосторожности при проведении процедур повышенного риска, использовать индивидуальные средства защиты (специальные маски-респираторы) и пр.
Диагноз.
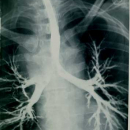
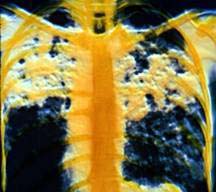
Диагностика туберкулеза в начальной стадии нередко затруднена из-за весьма бедной или вовсе отсутствующей симптоматики. Классические признаки легочного туберкулеза – кашель, кровохарканье, ночной пот и т.п. – обычно появляются, когда болезнь переходит в более позднюю стадию. В России выявление туберкулеза происходит либо при обращении пациентов с симптомами респираторного заболевания в учреждения общей лечебной сети, либо при специальных профилактических (как правило, флюорографических) обследованиях населения. Основными лабораторно-инструментальными методами диагностики туберкулеза являются микроскопия мокроты, бактериологическое или культуральное исследование, кожная туберкулиновая проба и рентгенологическое исследование грудной клетки.
Микроскопия мокроты – достаточно быстрый и простой способ диагностики, основанный на визуализации под микроскопом микобактерий туберкулеза в мазке мокроты, окрашенном специальным методом (например по Цилю – Нильсену).
Бактериологическое (культуральное) исследование – самый высокочувствительный и достоверный метод диагностики туберкулеза в настоящее время. Он заключается в посеве биологического материала от пациента (мокроты, патологического отделяемого свищей и пр.) на специальные питательные среды для выявления роста микобактерий. Помимо простого подтверждения туберкулезной природы заболевания, бактериологическое исследование также позволяет точно установить тип возбудителя и выявить его чувствительность к противотуберкулезным препаратам.
Рентгенологическое исследование органов грудной клетки (флюорография, рентгеноскопия, рентгенография и пр.) позволяет выявлять в легких и некоторых лимфатических узлах патологические изменения, характерные для туберкулеза. В дальнейшем, исследуя мокроту, медики выясняют, имеет ли заболевание туберкулезную природу.
Туберкулиновая проба. Туберкулин – комплекс антигенов, полученный из туберкулезных микобактерий, который используют для оценки наличия в организме антител к возбудителю. При проведении туберкулиновой пробы производится внутрикожное введение малой дозы туберкулина. Возникающее в месте инъекции воспаление считается положительной реакцией на туберкулин. Положительная туберкулиновая проба свидетельствует о том, что данный индивид в прошлом был инфицирован туберкулезными микобактериями, но не указывает на активность процесса в данный момент. Обычно туберкулиновую пробу применяют при обследовании лиц из группы риска для выявления тех, кому требуется последующее рентгенологическое обследование.
Лечение.
Основой современной терапии туберкулеза является назначение комбинаций противотуберкулезных препаратов согласно стандартным схемам лечения. Учитывая, что при перерывах в терапии больного возможно развитие форм микобактерий, устойчивых к химиопрепаратам, лечение должно проводиться под наблюдением медицинского персонала. Лечение туберкулеза, чувствительного к обычным лекарственным препаратам, как правило, проводится в течение 6–8 месяцев. При наличии туберкулеза с множественной лекарственной устойчивостью применяются резервные медикаменты (так называемые «препараты второго ряда»), а срок лечения удлиняется до 18–24 месяцев. В России большинство больных туберкулезом начинают лечение в специализированном стационаре. После нескольких недель лечения больные туберкулезом, как правило, перестают быть инфекционно опасными, и лечение продолжается амбулаторно. При некоторых формах туберкулеза применяется хирургическое лечение (например, удаление пораженной части легкого).
Специалисты единодушно считают, что наилучшие результаты в борьбе с туберкулезом достигаются при использовании оперативных и адекватных методов его выявления и лечения, а также путем улучшения социально-гигиенических условий жизни населения.
Ответь на вопросы викторины «Здоровье и медицина»